При инфаркте миокарда обязательно показана коронарография – в течение первых 12 часов. Самые задаваемые вопросы об этой процедуре собрала новый автор cardio.today врач анестезиолог-реаниматолог Наталья Ребко. Не поленитесь прочитать. Это лучше узнать еще когда бежишь от слова «инфаркт», как черт от ладана, – чтобы потом не корчиться от страха.
Практически любой анестезиолог-реаниматолог ежедневно сталкивается с диагнозом «острый коронарный синдром». Диагноз выставляется пациентам с подозрением на инфаркт миокарда либо на нестабильную стенокардию. Минимальный комплекс дообследований включает в себя:
- ЭКГ, ЭхоКГ,
- анализы: общий и биохимический, а также тропониновый тест – наиболее чувствительный и «скоростной» анализ, указывающий на некроз, гибель сердечной мышцы.
Практика показывает: большая половина людей, которым необходимо подписать информированное согласие на коронарографию (здесь слово «информированное» необходимо подчеркнуть), не имеют представления о том, что им предстоит.
Однако гораздо легче ложиться на стол, когда понимаешь, что к чему, и представляешь, что с тобой будут делать.
И, как правило, перед коронарографией все пациенты задают примерно одни и те же вопросы, разве что формулировка разная.
Коронарография – это операция?
Коронарография – это исследование коронарных артерий, сосудов, которые кровоснабжают сердечную мышцу. Представляет собой малоинвазивное хирургическое вмешательство: благодаря использованию специального инструментария кожные покровы повреждаются минимально. Проводится под рентгенологическим контролем в специально оборудованной операционной.
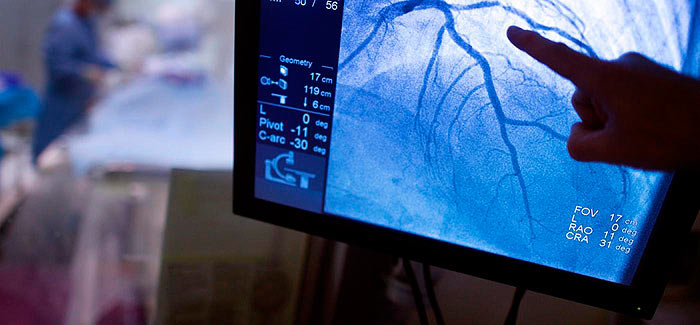
Это наиболее точный метод, который позволяет визуализировать особенности анатомии сосудов, а также локализацию сужения (если оно имеется) и его степень.
Результат исследование определяет дальнейшую тактику лечения заболевания: ангиопластика (пластика сосудов) или стентирование, шунтирующая операция или что другое. В некоторых случаях коронарография проводится с целью уточнения диагноза.
То есть коронарография – словно плацдарм для изучения коронарных сосудов и выбора тактики дальнейшего лечения.
Меня резать будут?
Нет. Коронарография проводится через лучевую, бедренную или плечевую артерии (при ангиографии, когда нужен артериальный доступ) либо через вену (при венографии, когда нужен венозный доступ).
Выбор точки доступа определяется как навыками ангиохирурга, так и особенностями анатомии сосудов пациента. Например, «через руку» исследование будет проводиться в том случае, если доступ «через бедро» невозможен из-за извитости сосудов либо наличия в них атеросклеротических бляшек.
Можно ли сделать коронарографию «попозже»?
В случае подтверждения диагноза острого инфаркта миокарда пациенту необходимо выполнять процедуру в максимально ранние сроки. В идеале с момента начала болевого приступа нужно уложиться в 12 часов. Чем раньше будет выполнено вмешательство, тем больше шансов на скорейшее выздоровление.
Если же этот временной интервал упущен, то назначается консервативная терапия (лекарственными препаратами) с последующей коронарографией – в плановом порядке в течение 2 недель.
Как готовиться к коронарографии?
- Сбрить кожу в области паха, в месте прокола (естественно, вы сделаете это не сами).
- Не принимать твердую пищу как минимум 6 часов.
- Пройти обследования:
- группа крови, резус-фактор,
- общий и биохимический анализ крови,
- анализ на свертываемость,
- ЭКГ, ЭхоКГ,
- рентгенография органов грудной клетки.
Если процедура плановая и может «подождать» (в зависимости от состояния пациента), могут назначаться дополнительные исследования. Например, если человек перенес язву двенадцатиперстной кишки или желудка, назначается ФГДС (фиброгастродуоденоскопия).
Будет ли больно?
Как правило, место прокола, куда вводится проводник, обезболивается лидокаином либо новокаином. В большинстве случаев исследование проводится под внутривенной анестезией, при которой пациенту в вену вводятся седативные (успокоительные) препараты, а также анальгетики – по необходимости, в случае наличия у пациента неприятных ощущений. В некоторых случаях пациенты могут при введении контрастного вещества ощущать чувство жара.
Что происходит на столе?
После выполнения прокола в аорту или в вену доктор вводит специальный катетер, который доставляет к пораженным коронарным сосудам рентгенконтрастное йодсодержащее вещество. Оно заполняет просвет сосуда и позволяет с помощью ангиографа (специального рентгеновского аппарата) увидеть анатомию сосуда. Иногда контраст может вводиться несколько раз с целью рассмотреть сосуд в разных проекциях.
При выполнении коронарографии обязательно регистрируются ЭКГ, давление, а также сатурация (степень насыщения крови кислородом) пациента.
Если в коронарной артерии имеется зона сужения, прямо на столе проводится ангиопластика с последующим стентированием. То есть сначала в затромбированной артерии специальным катетером раздавливается бляшка, а затем устанавливается стент (упругая конструкция), который сохраняет просвет артерии открытым.

Может ли катетер повредить стенку сосуда?
Катетер достаточно эластичный, состоит из трех слоев, не содержит металлических компонентов. Поэтому травмировать сосуд практически невозможно.
Какой стент устанавливается, чтобы восстановить нормальную работу сердца?
Стенты используются и металлические (из специальных сплавов), и полимерные, с нанесением лекарственных покрытий. Выбор зависит от строения коронарной артерии, размера бляшки, протяженности поражения. Если зона поражения обширная, то в одну артерию устанавливают не один стент.
При остром инфаркте чаще всего устанавливают металлические стенты. Но, если зона сужения сосуда большая, то желательно использовать стент с покрытием – для снижения риска повторного тромбоза (закупорки сосуда) и, как следствие, инфаркта.

Что нужно сообщить лечащему врачу перед коронарографией
Как правило, даже перед приемом таблетки врач взвешивает все «за» и «против», не говоря об инструментальных методах исследования.
Поэтому перед транспортировкой в ангиографический кабинет вы должны сообщить своему лечащему доктору о том, имеется ли у вас лекарственная аллергия и какими заболеваниями страдаете.
Обратите внимание на следующие моменты.
1. Рентгеноконтрастное вещество, которое вводится в сосуд, содержит йод. Поэтому аллергия на йод – прямое противопоказание к проведению коронарографии. Однако выход есть: контраст заменяют препаратом, в состав которого входит химический элемент «гадолиний».
2. Обязательно сообщите врачу, если у вас имеются хронические заболевания эндокринной либо мочевыделительной системы. Введение контраста может вызвать дисбаланс в этих системах и обострение болезни.
Если вы страдаете сахарным диабетом, то перед коронарографией необходимо измерить концентрацию глюкозы в крови.
3. Если вы постоянно принимаете какие-либо лекарственные препараты, то также не молчите об этом. Особенно если речь о антиагрегантах или антикоагулянтах, препаратах, разжижающих кровь.
Причина: наиболее часто встречающиеся осложнения связаны с пункцией сосуда, через который заводится проводник, – это кровотечения либо, наоборот, тромбозы.
Когда мне установят стент, можно уже больше не пить таблетки?
После стентирования пациенту придется пожизненно принимать, помимо «базовых» препаратов, назначаемых кардиологом (препараты, снижающие уровень холестерина, артериальное давление), еще и антикоагулянтную и антиагрегантную терапию. Ее цель – профилактика тромбоза и, как следствие, повторного инфаркта.
Поясним. Артерия состоит из трех слоев. Основное отличие артерии от вены – ее способность перекачивать кровь, насыщенную кислородом, благодаря дополнительному (среднему) мышечному слою.
Стент же представляет собой синтетическую конструкцию в виде сетки, которая не способна сокращаться подобным образом. Поэтому в месте установки стента движение крови становится турбулентным (кровь течет не только вдоль сосуда, но и поперек, и даже в обратном направлении), а тромбоциты словно «налипают» друг на друга. Риск возникновения тромбоза (и, как следствие, инфаркта) очень высок.
Поэтому стентированные пациенты должны принимать препараты, разжижающие кровь – в строго назначенной дозировке, желательно в одно и то же время, и ни в коем случае не отменять их прием.
Сколько еще после коронарографии я буду находиться в больнице?
Всё зависит от того, что обнаружили во время исследования, был ли установлен стент, от общего состояния пациента.
Немаловажную роль играет и выбор доступа, через который вводился катетер. Допустим, если речь о бедренной артерии, то минимум на сутки в область паха устанавливается давящая повязка с целью предотвратить кровотечение. В этом случае придется соблюдать постельный режим и не сгибать ногу в тазобедренном суставе. Повязка снимается после получения нормальных показателей в коагулограмме (это анализ свертываемости крови).
Если во время коронарографии диагноз инфаркта подтвержден, а пациента застентировали, то в отделении реанимации ему придется находиться в течение как минимум суток. Перевод в отделение кардиологии осуществляется только после стабилизации состояния. Это означает: нормальные показатели анализов крови, положительная динамика на ЭКГ, отсутствие повторного болевого приступа.
Есть ли у меня выбор – соглашаться на коронарографию или нет
Сегодня поставить правильный диагноз в абсолютном большинстве случаев не представляет сложности. Совместная работа кардиологической и кардиохирургической служб четко налажена. И только благодаря коронарографии можно увидеть артерии, что называется, изнутри.
Знайте, что возраст – это не противопоказание для коронарографии. И не стесняйтесь лишний раз задать своему доктору вопрос перед тем, как подписать согласие на вмешательство.
Главное фото статьи с сайта emtc.ru